当院では、下記の期間に新型コロナウイルス予防接種を実施します。
実施期間
令和7年10月1日~令和8年1月31日
接種費用
15,000円(税込)
接種日に満65歳以上の堺市民の方
8,000円(税込)接種日に満60~65歳未満の堺市民のうち心臓・腎臓・呼吸器の機能・ヒト免疫不全ウイルスによる免疫機能の障害を有しその障害が身体障碍者手帳1級程度の方
8,000円(税込)
予約について 予約は不要です。当日直接ご来院ください。
当院では、下記の期間に新型コロナウイルス予防接種を実施します。
実施期間
令和7年10月1日~令和8年1月31日
接種費用
15,000円(税込)
接種日に満65歳以上の堺市民の方
8,000円(税込)
接種日に満60~65歳未満の堺市民のうち心臓・腎臓・呼吸器の機能・ヒト免疫不全ウイルスによる免疫機能の障害を有しその障害が身体障碍者手帳1級程度の方
8,000円(税込)
予約について 予約は不要です。当日直接ご来院ください。
インフルエンザが大流行です
症状は突然の高熱に全身の倦怠感・関節痛などの俗にいうサイトカイン症状が主です
普通の感冒とは明らかに症状が異なり起き上がるのがやっとというくらいの倦怠感がありますから、表情は憔悴し眼の焦点も合わない方が稀ではありません
新型コロナ感染症とは異なり効果の強い抗ウィルス薬が比較的安価で利用でき早期に服用すればそれだけ排出ウィルス量も減りますからご家族や友人への感染も防げます
飛沫感染ですのでマスク着用が防御には効果的です。
ぜひマスク着用をお願い致します

4月からはCOVID19に対する政策が変わります。
発熱外来を実施していない全ての医療機関で、ほかの患者から隔離することなく対応することが可能となります。
現実に医療機関によってはほかの患者さんと同じ待合室で発熱患者さんにお待ちいただくというケースも見られるようになるかもしれません。
しかしながら、当院では従来通りに発熱の方は予め電話でお申し込み頂き、ほかの患者さんとは別のお部屋でお待ちいただくというシステムを継続したいと思います。
通院治療をされている方の中には重症の呼吸器疾患・心疾患をお持ちの方や免疫能が低下し一旦感染すれば重症化が予測される方も多くおられます。
そういった方を感染から守るためには必須の方法だと考えます。
また、政策により新型コロナに対するワクチンの公費摂取は3月末で終了いたします。
インフルエンザウィルスと同様に頻繁に流行株の変異が起こり新しい免疫を獲得するために半年または一年毎のワクチン接種が必要となるかも知れません。
恐らく今秋には追加接種に関する情報が発表されると思いますが、どの程度の公費補助があるのかは未定です。
分かり次第このHPでお知らせいたします。

知人に勧められて新しい本を読んでいます。
「最悪の予感(マイケル・ルイス)」です。
結局日本では新型コロナウィルスによる死者は7万人台でしたが、アメリカでは実に100万人以上の方がお亡くなりになりました。
その原因をCDC(アメリカの疾病予防センター)の失策だと起訴するような内容だそうです。
後知恵で批判することはフェアーではないとは思いますが、反省は必要で私自身今回のパンデミックで多くのことを学びました。
ウィルスは常に変異をしており、同じようなパンデミックはまた来ると思います。
今回の一連の出来事から何を学ぶのかが、今必要なことと考えています。
次はもっと上手くやれるように備えなければいけません。

新型コロナウィルスが5類に変更後最大の流行を迎えています。
全例報告ではないので正確な数字は不明ですがどうやら過去最大の流行になりそうな勢いです。
インフルエンザウィルスが毎年変異を遂げ毎年ワクチンを接種しなければならないのと同様、新型コロナウィルスも常に新しい変異株が出現します。
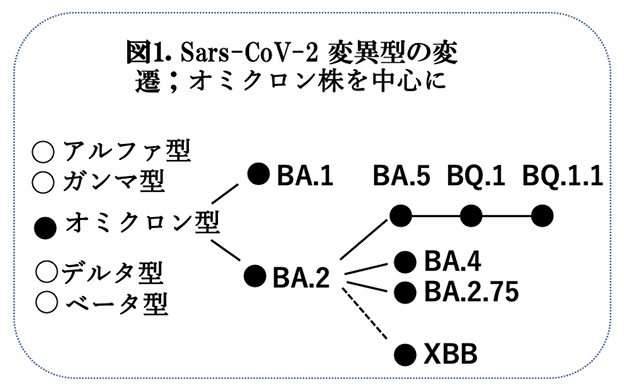
デルタ株が大流行したのはご記憶の通りですが、現在流行の主流はオミクロン株です。
そしてオミクロン株も多くの変異した亜型が存在しそのうち特に感染力が強いなど注意するべき株は図の通りです。
問題は自分がその株にどの程度抵抗力があるのかということですが、新たに流行している株は多くの変異があり旧来のワクチン接種では予防できないことが多くみられます。
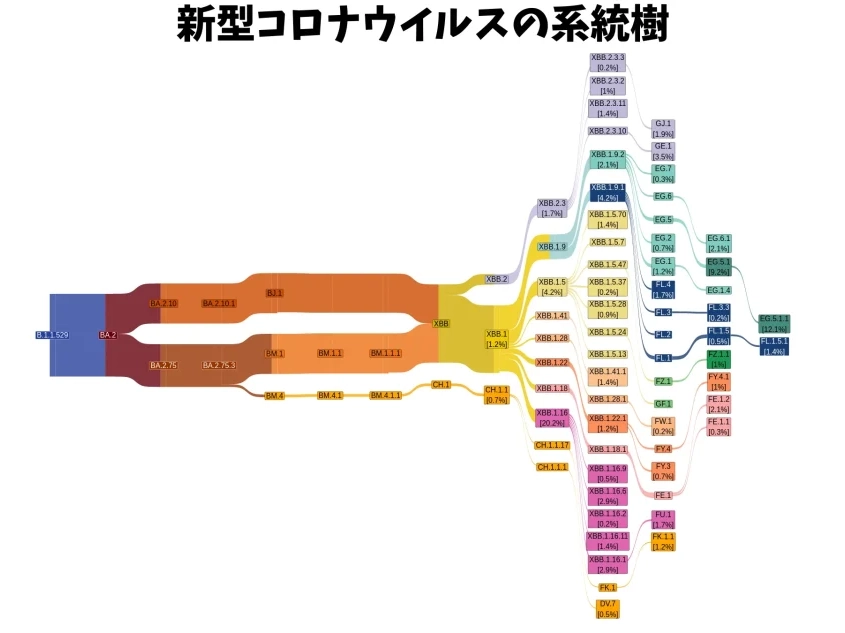
現在話題のEG.5(通称エリス)やBA.2.86(通称ピロラ)は現在われわれが持っている免疫力では感染を防げなさそうで大流行の可能性が指摘されています。
追加ワクチン接種はぜひ受けて下さい。
ご存じのように5月8日から新型コロナ感染症は5類に変更になります。
それに伴い
・感染者の隔離方法
・医療機関での対応
も大きく変わります。
5月8日から、保健所からの外出自粛要請は無くなり、外出を控えるかどうかは個人の判断に委ねられます。どのくらいの期間外出を控えればよいかについては、以下の目安を参考にしてください。
(1)外出を控えることが推奨される期間・特に発症後5日間が他人に感染させるリスクが高いことから、発症日(無症状の場合は検体採取日)を0日目とした、5日間
・5日目に症状が続いていた場合は、熱が下がり、痰や喉の痛みなどの症状が軽快して24時間程度が経過するまで
こうした期間にやむを得ず外出する場合でも、症状がないことを確認し、マスクの着用等をお願いします。
(2)周りの方への配慮をお願いします
発症後10日間が経過するまでは、不繊布マスクを着用したり、高齢者等ハイリスクの方との接触は控えるなど、周りの方へうつさないよう配慮しましょう。
医療機関での対応ですが、当院では引き続き発熱者をそれ以外の方と隔離して診察する方法を維持させて頂きます。
ご協力をお願い致します。
https://www.city.sakai.lg.jp/kenko/kenko/kansensho/kansensho/corona/goruiikou.html

先週は私自身が新型コロナウィルスに感染し多くの方にご迷惑をおかけしました。
本当に申し訳ありませんでした。
新型コロナウィルス感染症は診断した場合には速やかに届け出る義務があり、厚生労働省のサイトにアクセスすれば当院で何名の新型コロナ感染者の方を診断したかが分かります。
そのサイトを見て「もう710名の方を診断したのか」と思っていたら711人目の感染者が自分だったという間抜けな話です。
感染対策は万全のつもりでしたので、今でもどこで感染したのかが分かりません。
症状は極めて軽微で普通の感冒以下でしたので、部屋にこもっているのが余計苦痛でした。
現在の新型コロナウィルス感染症の致死率はインフルエンザよりむしろ低いそうで、5月からは5類感染症に移行するそうですがそれでも病気にはかからないに越したことはありません。
外出の際にはマスクをして感染には十分お気を付けください。
コロナウィルス・パンデミック以降頻繁にPCRという言葉を聞くようになったと思います。
しかしこのPCRという言葉が独り歩きをして誤解をされている例も多いように思います。
PCRは polimerase chain reaction の略で2本鎖DNAを何倍にも増やす技術です。
ご存じのように生物の設計図である遺伝子は多くの場合DNA(デオキシリボ核酸)です。
DNAはA(アデニン)・T(チミン)・G(グアニン)・C(シトシン)の4種類の塩基が順番に並んで構成されています。
例えばATTCGTCAACTTGCT・・・といった具合に並んだ塩基配列が人間を含む生物の設計図(遺伝子)です。
そしてDNAは二重(らせん)構造といって、同様の内容を持つ塩基配列が二本一対になっています。
実はこのDNAは高熱になると一本鎖ずつに離れ、温度が下がると二本鎖に戻る性質があります。
PCRは、まず試験管の中のDNAを熱して一本鎖ずつに離します。
そして冷やす際にプライマーと呼ばれるDNAの端の部分を加えておくと、まず一本鎖のDNAの端にそのプライマーが結合します。
さらに試験管内にDNAポリメラーゼという、塩基を並べて結合させDNAを作る酵素とそれに加えて十分の塩基を入れておくと、プライマーの次にDNAポリメラーゼが元の一本鎖DNAの配列に合う塩基を次々と並べてゆき一本鎖DNAから二本鎖DNAを作り出します。
すなはち二本鎖DNAが2倍に増えるというわけです。
これを2回繰り返すとDNAは4倍になり3回繰り返すと8倍になります。
当院で採用している島津製作所のAuto Ampはこの温度の上げ下げ(サーマルサイクル)を約34回実施しますので2の34乗倍すなはち約170億倍にウィルスを増幅することになります。
しかし、実は現在のPCRの多くはウィルスそのものを増幅させる訳ではありません。
実際にはウィルスの一部、約16塩基対の部分を二か所増幅し検出します。
16塩基対と言っても塩基はATGCの4種類ですから4の16乗すなはち約43億通りの塩基配列がありそれを二か所検出しますので生物を特定するには十分の情報量です。
そもそも、院内でウィルスそのものを増幅していたら危険極まりありません。
当院でPCRを実施して二か所の塩基対のうち一か所だけが検出されることがあります。
これは、ウィルスの残骸分かりやすく言えば死んだウィルスを検出していると考えられます。
環境中の、例えばテーブルを拭いた布からPCRでコロナウィルスが検出された、という記事を見かけますが、これは必ずしも感染性のある生きたウィルスを意味しません。
多くの場合死菌です。
咳のしぶきの中のウィルスは床に落ちるとそんなに長時間は生きられないことが分かっています。
新型コロナウィルスに感染し症状が消失する10日目ごろにPCRをすると死菌を増殖して陽性と判定されることがよく見られます。
PCRは感染性のない死んだウィルスでも検出するのです。
ですので、PCR陽性イコール感染性を意味するものではありません。
PCRが万能であるという概念は誤解です。
WHOのホームページを読むと新型コロナウィルスに対する知見も経時的に少しずつ変化しています。
当初盛んに言われていた接触感染は最新の記述では否定的のようです。
すはなち、アルコール消毒や手洗いなどはそれほど必要ではないのかもしれません。
一方飛沫感染に加えてエアロゾルという記述がみられるようになりました。
従来の飛沫感染よりももう少し長時間空気中にウィルスがとどまる可能性が示唆されています。
新型コロナウィルスに対する知見が集積されるにつれて従来の概念が間違っていたことが判明する場合もあります。
最新の情報はテレビや雑誌によらず、WHOや国立感染症研究所のHPから得るのが良いと思います。

新型コロナウィルス感染の第7波が本格化し発熱される方も急増しています。
医療機関が発熱患者様の対応に追われる状況で医療はひっ迫し受診できる医療機関を探すのに苦労される方もおられると思います。
特に日曜・祝日には対応医療機関が少なくなりお困りのことと思います。
大阪府から日曜・祝日の発熱外来につき対応するよう各医療機関に通達があり、各医療機関は不定期に日曜・祝日の発熱外来の実施を予定しています。
日曜・祝日の当日にどこの医療機関が発熱外来を実施しているかは下記のリンクから閲覧できますので参考にして下さい。
https://www.pref.osaka.lg.jp/iryo/osakakansensho/sinryokensa.html
当院が大阪府に届け出ています日曜日・祝日の発熱外来の予定は8月・9月については
8月11日(祝)
8月15日(盆)
9月4日(日)
9月23日(祝)
の9:00~12:00です。
ご利用頂けましたら幸いです。

最近は抗原検査キットが市販され自身で検査が手軽にできるようになりました。
しかしこの抗原検査はその特徴と有用性さらに限界を知って使わないと間違った判断をすることがあります。
抗原検査キットには臨床用(診断用)と明記されているものとそうでない例えば研究用などと記載されているものがあります。
臨床用(診断用)キットとは下記のリンクをご覧いただければ分かりますが厚生労働省が定める基準を満たす精度を持ったもので現在35の製品があります。
https://www.mhlw.go.jp/content/10900000/000858746.pdf
これら以外のものはわかりやすく言えば、厚生労働省の定める基準を満たさない精度の低いものです。
PCR検査をはじめとする遺伝子増幅検査はコロナウィルスの数を増幅し検出しやすくする方法で、例えばRTーPCR法は1サーマルサイクルごとにウィルスの量が2倍になります。
一般的に34サーマルサイクル程度の増幅が多いので2の34乗倍すなはち約170億倍にウィルスを増殖させてウィルスを検出します。
一方で抗原検査は鼻腔に存在するウィルスをそのまま検出する検査なので感度はPCR検査に比べて圧倒的に劣ります。
ですので抗原検査では微量のウィルスしか存在しない状況では陽性と判定されません。
現実に抗原検査では陰性だった方がPCR検査では陽性と診断されることは珍しくありません。
PCR検査で陽性の人が抗原検査で陽性と診断される確率はどの程度でしょうか?
臨床用の抗原検査キットの中でも最も感度の高いもののひとつであるクイックナビでは
有症状の場合に89.3%、無症状の場合に67.1%です。
有症状の新型コロナ感染症の場合には鼻腔に既に相当数のウィルスが存在すると考えられます。
(逆に言うとウィルスが多いから症状がある)
こういう場合はPCR検査と比しても89.3%の感度があります。
しかしながら鼻腔に少量のウィルスしか存在しない無症状の場合は感度は67.1%に過ぎません。
抗原検査は発症後1日目から9日目の間に用いることが推奨されています。
無症状の場合には感度が低いからです。
すなはち無症状の方に抗原検査をして陰性だからと言ってウィルスがいないということにはなりません。
大きなイベントの前に関係者に抗原検査をして安全を確認するということがよく行われています。
しかしこの方法は上記の理由から危険です。
抗原検査は安価で結果が判明するまでの時間が数分程度と短く正しく使えば有用な検査です。
検査はその検査の特徴を知ったうえで用いるようにして下さい。
くれぐれも抗原検査で陰性確認などされないようにして下さい。


〒599-8233
大阪府堺市中区大野芝町180 神工ビル2F
Tel.072-235-7711
Fax. 072-235-4611
※セールス・勧誘・人材派遣などのFAXは、ご遠慮願います。
・内科・循環器内科
