日本高血圧学会発行のガイドラインが今年改定されました
以前のものは
「高血圧治療ガイドライン2019」で今回改定されたのは
「高血圧管理・治療ガイドライン2025」
に名前自体が変わりました
そして第1部「国民の血圧管理」では高血圧の予防・啓発活動に従事する方々が利用対象となっており予防医学に重点が置かれています
ですので医師以外の方が読むことを想定されておりネット通販などで購入可能です
ご興味のある方は是非一度ご覧ください

日本高血圧学会発行のガイドラインが今年改定されました
以前のものは
「高血圧治療ガイドライン2019」で今回改定されたのは
「高血圧管理・治療ガイドライン2025」
に名前自体が変わりました
そして第1部「国民の血圧管理」では高血圧の予防・啓発活動に従事する方々が利用対象となっており予防医学に重点が置かれています
ですので医師以外の方が読むことを想定されておりネット通販などで購入可能です
ご興味のある方は是非一度ご覧ください

慢性腎臓病とは
・糸球体濾過率60以下
・持続する蛋白尿
のいずれかに該当する場合を指します
実は慢性腎臓病という病名は比較的新しく私が研修医の頃はこういう呼び方はしませんでした
腎硬化症、IgA腎症、膜性腎症、巣状糸球体硬化症、膜性増殖性糸球体腎炎や糖尿病性腎症などと主に糸球体の病理診断を元に診断され目標は透析回避でした
しかしその後、こういった糸球体疾患の方々の命を脅かすのは末期腎不全よりむしろ脳卒中や心臓疾患などの方がずっと多いということが統計的に証明され、治療目標は透析回避よりむしろ心血管疾患予防にシフトしました
腎機能低下は一旦始まると自動的にどんどん低下するという性質があります
BrennerのHyper filtration theory (糸球体過剰ろ過仮説)はこの性質をうまく説明しています
腎臓で血液をろ過し尿を作る糸球体は片方の腎臓で約100万個ありますが、腎機能低下とはこの100万個全ての糸球体の機能が少しずつ低下するのではなく機能を失った糸球体がところどころに出現し正常な糸球体の数が減少する状態です
残された糸球体一つ一つには過負荷がかかり、ろ過を多くするために糸球体の出口の動脈を収縮させてろ過する圧を上昇させ全体としてなんとか機能を保ちます
つまり残された正常な糸球体にかなりの負担をかけている状態です
この状況ではさらにいくつかの糸球体が過負荷により機能を失い、正常な糸球体がさらに減っていくという説です
ですので腎機能は低下すればその低下自体がさらなる低下の原因になります
このため糸球体の濾過圧を低下させる降圧剤、主にアンジオテンシン受容体拮抗薬が治療薬として用いられます
本年改定された新しい高血圧治療ガイドラインでは降圧目標が一律に130/80(家庭血圧125/75)未満とされていますが、その目標を達するために選択するべき薬剤はやはりアンジオテンシン受容体拮抗薬です
ただし慢性腎臓病のうちでも有効性が証明されているのは蛋白尿が陽性のもののみです
これは糸球体硬化以外の腎硬化症などが存在し、そういった場合にはむしろ逆効果になる場合があるからです
糖尿病性腎症にはアンジオテンシン受容体拮抗薬が最適とされていますがこれもやはり蛋白尿がある、すなはち糸球体疾患である場合のみです
降圧剤は適応を誤ると、一見血圧は低下していても臓器保護という観点では逆効果になる場合があります

お陰様で新しいクリニックにも少しずつ慣れて気分一新頑張っています
実はクリニックの二階には細やかな院長室があります
私が事務を執ったり休憩をするためのスペースです
先日、母校の奈良県立医大の後輩の先生たちが新築のお祝いを持って駆けつけてくれその際に二階の院長室を案内しました
私もまだほとんど入ったことのない部屋で片づけも済んでいない状況でしたが、椅子に掛けて冷たいお茶を用意していた時のことです
なんだか二階の隅の方から変な声が聞こえます
よく聞くとトイレの方からです
低い抑揚のない声で不気味な声です
お化けが出たのか?と思って恐る恐るトイレに近づくと中から後輩の先生が
「すみません、トイレットペーパー下さい」
と言っています
その時まだトイレにトイレットペーパーを設置していなかったことに気づき隣のコンビニに急いでトイレットペーパーを買いに行きましたが、なぜか笑ってしまいました
トイレはトイレットペーパーがあってこそのトイレですね

飲酒後に血圧を測定すると拡張期・収縮期ともに低下したという経験をお持ちの方は多いと思います
単回飲酒は数時間の間血圧を硬化させますが、長期間常用するとむしろ上昇します
高血圧の方は男性でエタノールで20~30ml(日本酒なら1合、ビール中瓶1本)で女性はその半分にし休肝日を設けることが良いようです

8月7日~13日の長期休診をさせて頂き無事、新クリニックに移転することができました
まだネット環境など一部不完全なところはありますが日常診療は新しい環境で無事再開させて頂いております
念願のCTも順調に稼働しており、ワークステーションを用いて画像を加工し「肺動静脈抽出」「バーチャル気管支鏡」「3D骨再構成」など役に立つ多彩な機能に私自身も感嘆しております
今月末ごろからは約2月間の旧クリニックの解体工事が始まります
その後整地・舗装・塀とゲートの設置をして年末ごろに工事は完成する予定です
その間は、玄関前の駐車スペースは使用できなくなり乗降用のみになると思います
大変ご迷惑をおかけいたしますがもうしばらくお付き合いください
受診に関しましてお困りのことがありましたら当院までお電話お頂けましたら幸いです
下の写真は8月14日に当院で撮影したものです
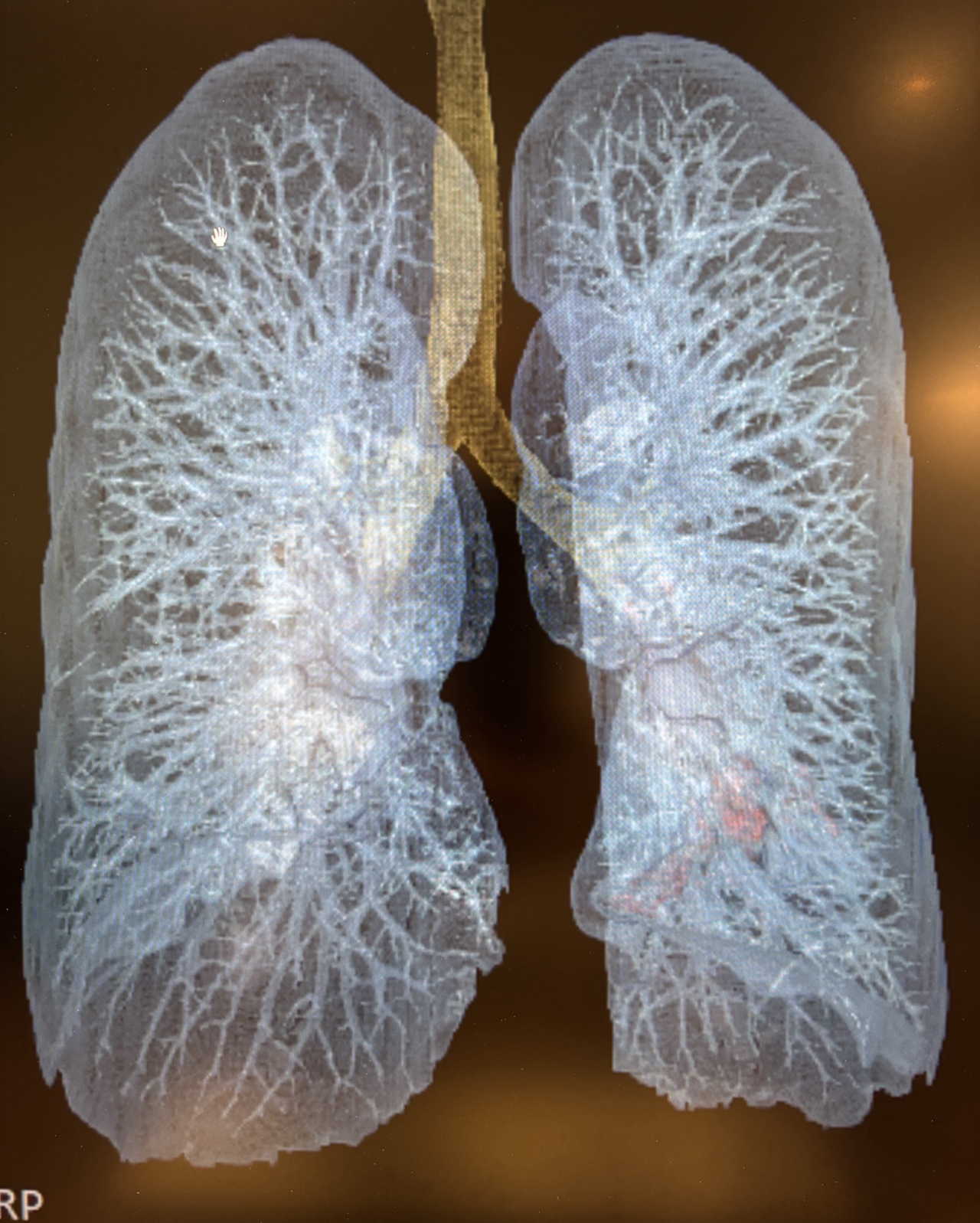
連日の猛暑の影響で血圧が低下傾向の方も多いと思います
収縮期血圧が90mmHgを下回ると低血圧ですからさすがにそこまで低下すると降圧剤の減量または中止が必要です
ところで、高血圧が心不全のリスクであることはよく知られた事実で降圧という介入により心不全の発症が予防できることも知られています
高血圧に関する大規模臨床試験のSPRINT試験では収縮期血圧140mmHg未満を目標にしたグループより120mmHg未満を目標にした厳格治療群が心不全発症が少なかったそうです
降圧剤の調節については主治医とよく相談してください

自律神経には交感神経と副交感神経があり、それぞれ逆の作用を持っているということはご存じだと思います
交感神経は血圧を上昇させ脈拍を増やし気管支を拡張し腸管運動は低下させます
一方、副交感神経はその逆で血圧を低下させ脈拍を減らし気管支を収縮し腸管運動は亢進します
脳から出た自立神経は末梢の組織まで神経線維を通じて電気信号を送り目標とする臓器の活動をコントロールします
この自律神経線維には目標臓器の手前に中継地点があり、神経と神経の継ぎ目(神経節)があります
この神経節だけは電気信号ではなく神経伝達物質という化学物質が刺激を伝達します
交感神経ではノルアドレナリン、副交感神経ではアセチルコリンです
神経節の手前の神経線維(節前線維)から放出された神経伝達物質は極めて狭い神経の継ぎ目を移動し節後線維の受容体に結合し刺激を伝えます
交感神経節後線維のノルアドレナリン受容体にはいくつかの種類があり、β受容体と呼ばれるものが存在します
β受容体にはさらにβ1とβ2受容体があり臓器によって分布が異なります
心臓には主にβ1受容体が、気管支には主にβ2受容体が分布します
ですので、心拍数を低下させたいが気管支の収縮させたくないという場合にはできるだけβ1受容体のみを選択的に阻害するβ遮断薬を選んで用いなければいけません
つまり、気管支喘息を合併した心不全ではできるだけβ1選択性の高いβ遮断薬を用いる必要があります
ただ、注意が必要なのですが多くの薬剤情報に記載されている情報は動物実験に基づいている情報も多く人間とは若干状況が異なる場合もあります
また心臓にはβ1受容体、気管支にはβ2受容体と言いますが100%ではありませんし、薬剤のβ1選択性と言っても必ずしも100%ではありません
ですので気管支喘息合併心不全の治療には細心の注意が必要です
新クリニック移転まで一か月を切りました
ご迷惑をおかけし申し訳ありません

新クリニックも外観はほとんど完成し現在は内装工事が急ピッチで進んでいます
それと並行して引っ越しの準備でスタッフも皆さん頑張ってくれています
新クリニックでは建物が新しくなるだけではなく医療の内容もさらに進化したいと考えています
その一つが
キャノンメディカルシステムズ社製の80列マルチスライスCTです
https://jp.medical.canon/products/computed-tomography/aquilion_lightning_he_feature
0.5ミリスライスの高画像CTをいつでも予約なしで撮影することが可能になります
8月初めまでに新しくスタッフを4名増員しさらに充実した医療をと思っております
夏場は冬に比べて血圧が下がりやすく、過降圧のためふらつきやめまい・倦怠感を自覚する方も多いと思います
過降圧に関して、「どれだけ血圧を下げ過ぎるとどんな副作用があるのか」という前向き臨床研究はありません
ですので他の目的で実施された介入研究を後ろ向きに解析して判断するしかありません
しかしデータを後から解析する後ろ向き研究では因果の逆転を生じる可能性があります
たとえば、血圧を下げたために何かのイベントを起こしたのではなく、全身状態が悪化しイベントとともに過降圧がおこった可能性もあります
ですので、実際の臨床の場では厳密な降圧をしながら副作用がないかを慎重に観察し治療を継続することが大切だと思います
高血圧ガイドラインではまず130までは降圧をして、さらに可能なら120までを目指し低血圧の症状が無ければ降圧を緩める必要はないと記載されています
一般に過降圧の判断は収縮期血圧で評価されることが多く、それらの研究では共通して130mmJHgまでは安全に下げられると言われています
とはいえ、実際に降圧剤内服後に眩暈やふらつきがある場合には継続はできません
実は、ネット上で厳格に降圧する方が起立低血圧も減少するという論文も見つけました
https://www.acpjournals.org/doi/10.7326/M20-4298
ただちに、厳格に降圧をとは思いませんが安易に降圧を中止するのも考え物です
しかし動脈硬化の強い方では過降圧で臓器血流が低下する場合もあります
たとえば腎臓の動脈硬化が強く血流の低下があるような方では過降圧により十分な腎血流が保てなくなり腎機能が低下することもあります
結論として現状を十分観察しながら降圧療法を継続するのが良いと思います
高血圧だから単に薬さえ飲んでおけばよい、というものでは決してありません

心不全の方がどの程度の運動まで耐えられるかを運動耐容能と呼びます
一般に心不全は
・呼吸困難感などの自覚症状
・心音や呼吸音あるいは浮腫・頸動脈怒張などの身体所見
・胸部X線所見
・心臓超音波での左室駆出分画など
で評価することが一般ですが、それらは全て安静時のデータです
運動時の循環調節能力すなはち運動耐容能は「日常生活の質と予後に直結する因子」として重視されます
これには
・6分間歩行試験:6分間に歩ける距離
・心配運動負荷試験(CPX):最大酸素摂取量や嫌気性代謝閾値などの測定
・身体活動量モニタリング:スマホなどでの歩数などの測定
・質問票(KCCQ):アンケート
などがあるのですが何と言っても精密で最も信頼性穂高いのはCPXです
これは一部の高度医療機関のみで実施可能ですが、心臓移植の適応の判断にも用いられるほど心不全の予後予測因子として信頼性が高い検査です
常々日常の心不全診療で用いたいと思っているのですが


〒599-8233
大阪府堺市中区大野芝町180 神工ビル2F
Tel.072-235-7711
Fax. 072-235-4611
※セールス・勧誘・人材派遣などのFAXは、ご遠慮願います。
・内科・循環器内科
