内科学会で面白い問題がありましたのでご紹介いたします。
「ある新薬Aが発売されました。
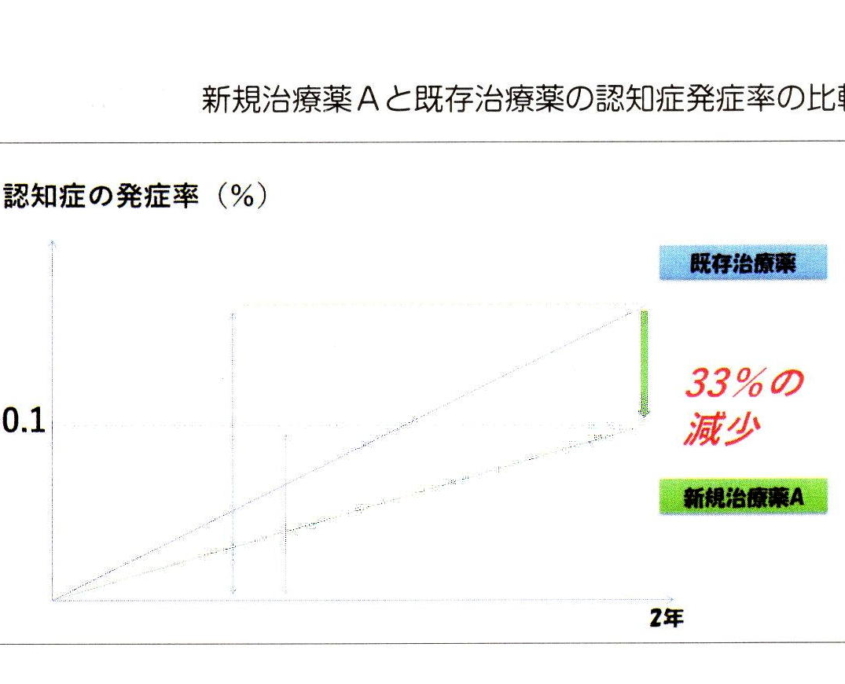
この薬を内服すると2年後には認知症の発症率が既存薬に比して33%減少し0.1%になりました」
さて、あなたはこの薬を飲みますか?
認知症の発症が33%も減るのだから飲みたい、と多くの方は思われるかも知れません。
似たような広告は巷には氾濫しています。
さて、この新薬Aの効果につき詳しく考えてみましょう。
33%減少し0.1%になったということは既存薬では発症率が0.15%であったということです。
すなはち既存の治療薬では100人に0.15人、言い換えれば10,000人に15人が発症していたのが、
新薬Aでは100人に0.1人、言い換えれば10,000人に10人に減ったという意味ですから
10,000人の方が新薬Aを服用し5人の方が発症を抑えられたということです。
つまり1人の発症抑制効果を得るのに2,000人の人がこの新薬Aを飲む必要があるというわけです。
もっと言うならば2,000人の服用者のうち1,999人はこの薬の恩恵はないという意味になります。
一人の効果を得るために何人がその薬を飲む必要があるのかというのを
NNT(number needed to treat)と言います。
この新薬Aの場合はNNT=2,000ということになりますね。
さて、あなたはこの薬を飲みますか?